1. Đại cương:
Nghe kém là khiếm khuyết về giác quan thường gặp nhất, gây ảnh hưởng nghiêm trọng đến sinh hoạt xã hội, sự phát triển tâm sinh lý của bệnh nhân, đặc biệt là ảnh hưởng rất nhiều đến tương lai của trẻ em.
Tại Mỹ, nghe kém ảnh hưởng đến 28 triệu người và từ 1-3/1000 trẻ em sinh ra bị nghe kém, khoảng 40-50% nghe kém ở người > 75 tuổi. Ở Việt Nam chưa có số liệu chính thức báo cáo về tỷ lệ nghe kém bẩm sinh cũng như mắc phải trong toàn quốc.
PT cấy OTĐT bắt đầu vào những năm thập niên 60 của thế kỷ hai mươi, nhờ vào sự phát triển của các thiết bị ốc tai điện tử đơn kênh. Từ những năm thập niên 70 của thế kỷ hai mươi, PT cấy OTĐT phát triển rộng rãi hơn nhờ vào sự phát triển của các thiết bị ốc tai điện tử đa kênh và những trung tâm cấy ốc tai điện tử ở Úc, Mỹ, Pháp, Thụy sĩ. Ngày 1/8/1978, Graeme Clark đã cấy ghép thiết bị ốc tai điện tử đa kênh đầu tiên trên thế giới cho một bệnh nhân tại Úc.
Cấy OTĐT đa kênh là phẫu thuật đặt một thiết bị có khả năng biến những âm thanh thành các tín hiệu điện thông qua các điện cực đặt bên trong ốc tai, từ đó các tín hiệu này được chuyển đến các tế bào của hạch xoắn rồi theo dây thần kinh thính giác đến vỏ não. Đây là kỹ thuật giúp bệnh nhân có được cơ hội phát triển ngôn ngữ gần như bình thường, hội nhập với đời sống xã hội, giải tỏa tâm lý tự ti, mặc cảm mà những người khiếm khuyết về một giác quan nào đó thường gặp phải. Tuy nhiên những khó khăn, tai biến như nguy cơ liệt mặt, chảy dịch não tủy, thương tổn tai trong thậm chí tổn thương động mạch cảnh … cũng như căng thẳng tâm lý khi không đặt được điện cực vào ốc tai là những áp lực lớn mà phẫu thuật viên thường phải đối mặt khi thực hiện phẫu thuật này.
Bệnh viện Tai Mũi Họng TP.Hồ Chí Minh là BV đầu tiên ở Việt Nam thực hiện PT cấy OTĐT từ năm 1998, cho đến nay, BV đã thực hiện hơn 400 trường hợp thành công, mang lại âm thanh cuộc sống và tương lai cho các bệnh nhân
2. Chỉ định:
– Bệnh nhân ≥ 12 tháng.
– Điếc sâu hai tai ≥ 90 dB (có thể là trước ngôn ngữ hay sau ngôn ngữ).
– Thần kinh VIII bình thường, không tổn thương não.
– Ốc tai không dị dạng nặng hay vôi hóa toàn bộ.
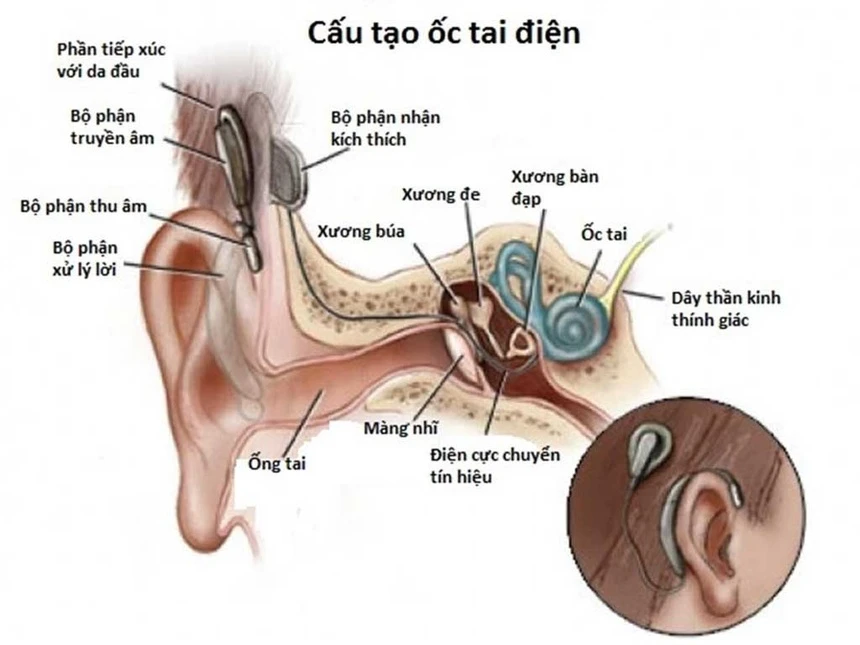
3. Cơ chế hoạt động của ốc tai điện tử:
- Một microphone nhỏ [1] thu nhận âm thanh, được gắn trực tiếp vào bộ phận xử lý âm thanh bên ngoài và được đeo sau tai.
- Bộ phận xử lý âm thanh [2] thật sự là một máy vi tính nhỏ tiến hành lọc, phân tích và số hóa các tín hiệu âm thanh thành những tín hiệu điện đã được mã hóa.
- Bộ phận xử lý âm thanh gửi những tín hiệu đã được mã hóa tới cuộn truyền dẫn, cuộn truyền dẫn này thật sự là một anten vận chuyển sóng tần số radio. Cuộn truyền dẫn được dính với bộ phận tiếp nhận trong ở dưới da bằng nam châm.
- Cuộn truyền dẫn [3] gửi những tín hiệu đã được mã hóa (giống tín hiệu radio) qua da tới bộ phận tiếp nhận trong nằm dưới da. Bộ phận tiếp nhận trong [4] này thực chất là một anten tiếp nhận sóng tần số radio và một máy vi tính nhỏ khác, tại đây các tín hiệu đã mã hóa được biến đổi thành các tín hiệu điện.
- Bộ phận tiếp nhận trong chuyển các tín hiệu điện này đến dây điện cực [5] nằm bên trong ốc tai. Mỗi điện cực nằm dọc theo dây điện cực đều có dây kết nối với bộ phận tiếp nhận trong, mỗi điện cực đều có một chương trình riêng biệt để chuyển đổi các tín hiệu điện đặc trưng cho từng loại âm thanh khác nhau cả về độ lớn cũng như tần số. Khi các điện cực tiếp nhận một tín hiệu điện, chúng kích thích những sợi dây thần kinh ốc tai [6] thích hợp trong ốc tai để gửi thông tin về não.
Kết quả là thông tin về âm thanh dưới dạng tín hiệu điện thông qua hệ thống ốc tai đã được gửi lên não để giải mã.
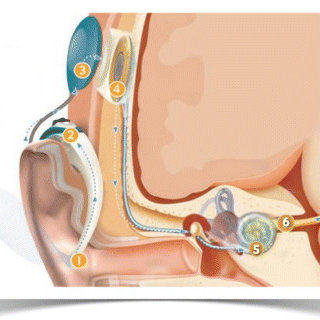
Thiết bị OTĐT sẽ được PT đặt vào ốc tai cho bệnh nhân

4. PT cấy OTĐT tại BV TMH TPHCM: Kỹ thuật ít xâm lấn (Minimally invasive technic)
Đường rạch da ngắn và nhỏ.
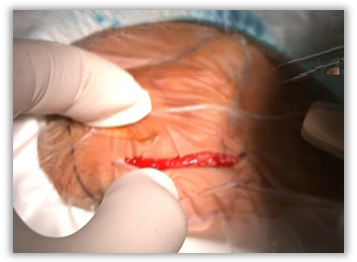
Mở vào ngách mặt và ốc tai
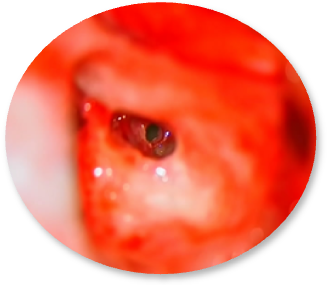
Tạo giường đặt bộ phận tiếp nhận trong và đường dẫn
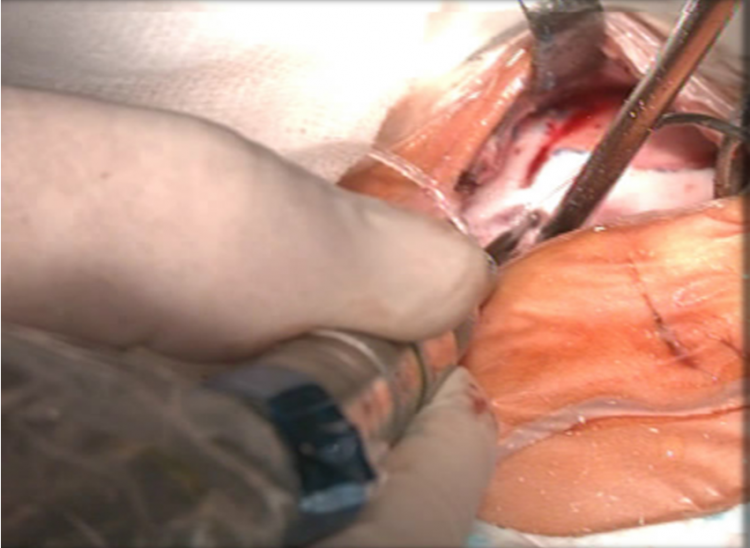
Đặt điện cực vo ốc tai
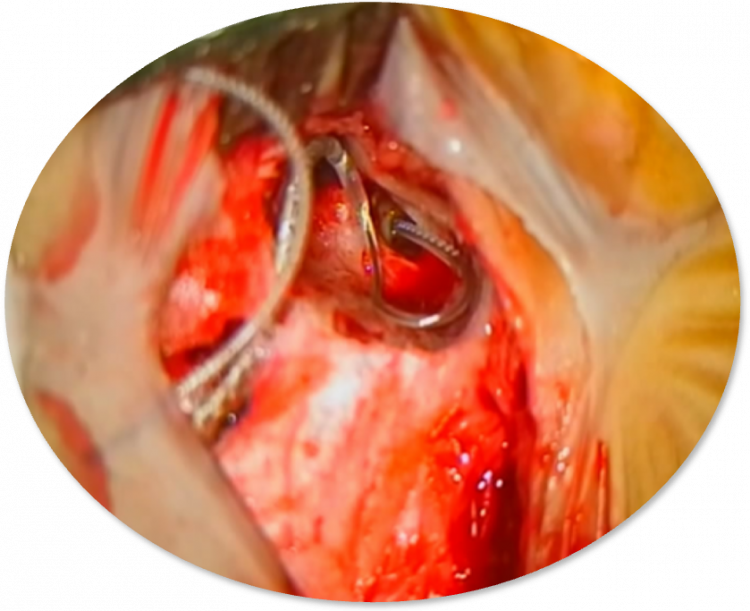
Đóng đường rạch da phẫu thuật (May trong da không cắt chỉ)
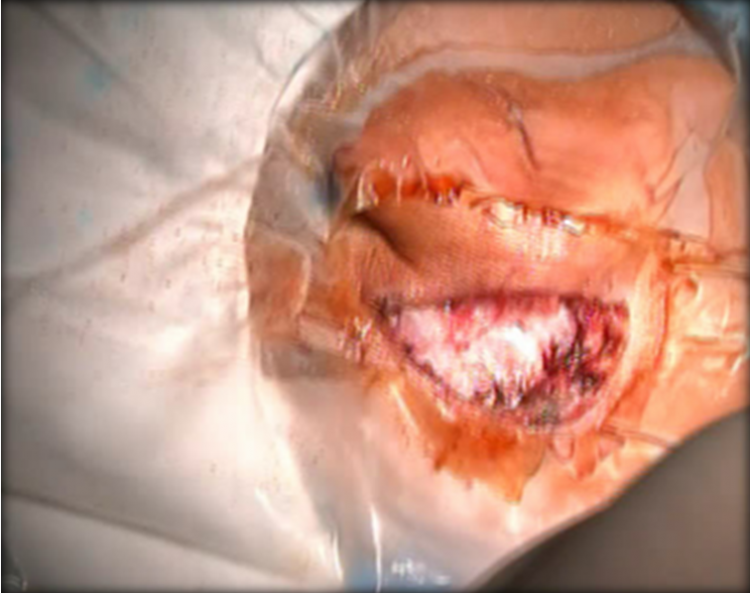
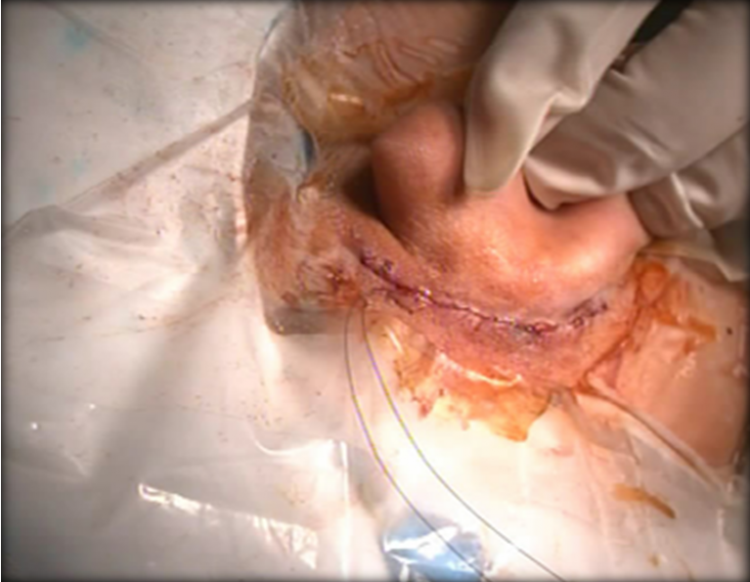
* Các kỹ thuật cải tiến để nâng cao tỷ lệ thành công trong phẫu thuật bằng phương pháp PT cấy OTĐT ít xâm lấn:
- Đường mổ nhỏ với kỹ thuật may trong da không cắt chỉ.
- Tạo đường hầm xương giúp cố định dây điện cực.
- Tạo túi cốt mạc giúp cố định bộ phận tiếp nhận trong.
- Tạo đường mở ngách mặt không quá rộng, tránh gây tổn thương dây thừng nhĩ và dây VII (chiều rộng 3,4mm ± 0,08 và chiều dài 4,5mm ± 0,16) Các kỹ thuật cải tiến trên đã rút ngắn thời gian, giảm tổn thương phần mềm, giảm đau cho bệnh nhân, tạo sự thuận lợi và thoải mái khi nằm.
5. Huấn luyện ngôn ngữ sau PT cấy OTĐT:
– Giai đoạn này do các chuyên gia thính học thực hiện, đây là giai đoạn mất thời gian nhưng rất cần thiết, đòi hỏi sự kiên nhẫn, bền bỉ.
– Giai đoạn này rất cần sự hợp tác của người nhà bệnh nhân. Bệnh nhân sau PT cấy OTĐT cũng giống như trẻ nhũ nhi, cần phải học cách nhận biết âm thanh, như thế nào là tiếng xe chạy, tiếng chó sủa… Ở giai đoạn tiếp theo, trẻ sẽ học nhận biết và phát âm các âm cơ bản …, sau đó là các âm đôi rồi đến cụm từ và các câu ngắn, câu dài… Trẻ sẽ nghe và tập nói với người thân, rồi giao tiếp với người lạ và nâng cao giao tiếp qua điện thoại…
Hình ảnh huấn luyện ngôn ngữ sau PT cấy OTĐT

6. Kết luận:
– Thính giác là một trong 5 loại giác quan giúp con người hội nhập với xã hội. Sự khiếm khuyết bất kỳ loại giác quan nào cũng làm bệnh nhân thiếu tự tin, mặc cảm, không hòa nhập dễ dàng vào cộng đồng trong đó khiếm thính là một khiếm khuyết nặng nề cho bệnh nhân. Với sự phát triển của y học thế giới thì việc hồi phục lại tổn thương nghe kém nặng nề này bằng thiết bị ốc tai điện tử là một bước tiến rất quan trọng.
– Tuy nhiên PT cấy OTĐT vẫn còn chưa phổ biến rộng rãi ở các quốc gia đang phát triển trong đó có Việt Nam do các khó khăn từ chi phí thiết bị cao, phẫu thuật viên phải có nhiều kinh nghiệm nhằm giảm thiểu nguy cơ tai biến PT và sự kiên nhẫn trong huấn luyện ngôn ngữ sau cấy ốc tai điện tử. Vì vậy BV Tai Mũi Họng xây dựng qui trình PT cấy OTĐT ít xâm lấn sẽ giúp các phẫu thuật viên Việt Nam có được sự chọn lựa quy trình tối ưu khi thực hiện phẫu thuật này.
TS.BS. Lê Trần Quang Minh